がん知識の森
Ewing(ユーイング)肉腫
小児に多く、ユーイング肉腫は体幹扁平骨に好発する。
大腿骨・脛骨・上腕骨の骨幹部や骨盤に好発する。骨外発生では下肢の近位部・脊柱に近い体幹部、上司などの深部に好発する。転移部位は肺・骨・骨髄が多い。
病理的にはCD99とFLI-1を高レベルで発現しており、免疫染色で確認できるが特異的ではない。EWSR1とFLI-1の転座が認められる。EWSR1を含まない変異もあり、CIC/DUX-4やBCOR-CCNB3が知られている。
手術、化学療法、放射線の集学的治療が標準とされる。限局性では50%以上の根治が見込め、転移例においても20%~30%で長期間生存が狙える。局所療法は化学療法開始後12週以降で行われる。完全切除を行うことで局所再発率・放射線による二次癌を減らすことができる。完全切除ができなかった場合や手術が不可能な場合に放射線治療が追加される。放射線治療後のユーイング肉腫の患者さんの1%~2%において放射線関連の肉腫が報告されている。
化学療法はVDC/IE交替療法が行われる。小児例においてはVDC/IEは2週間おき投与RFS(再発期間)を改善した。
5年以降の局所再発は10~15%とされ、10年以上経過すると25%と報告されている。
ユーイング肉腫は2~4か月おきに評価を3年間おこない、6か月おきに2年間、それ以降は年に1回の症状などに応じたフォローアップが推奨されている。
転移性のユーイング肉腫においてはVDC単独療法がVDC/IE療法と同様の効果があるとされている。ドキソルビシンの積算量は375mg/m2~450mg/m2に達したらdactinomycinに変更する。それ以降のレジメンとしてはIE療法、イリノテカン+テモゾラミドが行われる。
卵巣癌-①
ASCO-SEP 2022のまとめになるため日本のデータとは違うところがあるかもしれません。ご了承ください。
リスクファクター
①加齢
②遺伝:1親等に卵巣がんの家族がいると相対リスクは3.6倍 生涯で5%程度の発症率となる
③BRCA1, BRCA2の欠損があると16~60%の生涯発症率
他の関連ある遺伝子変異としてはBRIP1, RAD51C, RAD51D, PALB2があげられる
④その他のリスク:肥満、動物性脂肪の過剰摂取、未産、初産が35歳以上、初経が早い、遅発閉経、子宮内膜症、ホルモン療法
リスクを下げること
経口避妊薬、卵管・卵巣切除、卵管結紮、子宮摘出術、母乳育児
現在では有効な卵巣がん検診などはない。上記の遺伝子変異が分かっている人に関しては卵巣・卵管切除でリスクを減らすことができる。80%程度のリスクを減らすことが出来る。腹膜癌などもあるため100%ではない。
High Grade Serousは卵管由来のことが示唆されている。子宮内膜症の患者さんはClear Cell carcinomaに3倍、Endometrioid carcinomaに2倍罹患しやすいとされている。
2022.09.13 | がん治療Q&A
拠点病院で手術をすべき?
先日のyahooニュースに大阪の調査で拠点病院の方が、がん治療の3年生存率が高いという報告がありました。
これは以前からも言われていたことでしたし、がん治療を集約化したいという国の制度上でも望ましい結果ではないでしょうか?
がん手術後の生存率 大阪府内の拠点病院と拠点以外の病院で差 | 医療 | NHKニュース
がん診療連携拠点病院の施設要件には年間手術件数が400件となっています。
広島県ではどのような病院があるのでしょうか?
厚生労働省のページから見ることができます。
都道府県がん診療連携拠点病院・・・広島大学病院
地域がん診療連携拠点病院(高度型)・・・広島市民病院、福山市民病院
地域がん診療連携拠点病院・・・県立広島病院、広島日赤、JA広島総合病院
呉医療センター、東広島医療センター、福山医療センター、三次中央病院
安佐市民病院、尾道総合病院
となっていました。想定していたよりも多かったというのが正直な印象です。私が今まで働いてきた病院もほとんどがリストの中にありました。
このニュースの元になった論文も見つけることができたので読んでみます。

2004年から2012年のデータのようです。集められた患者さんは15歳~85歳。
85歳以上は合併症が多く、予後規定因子が複数あるため除外されたようです。
手術部位、年齢、性別、ステージ、化学療法・放射線療法の有無を調整して解析しています。
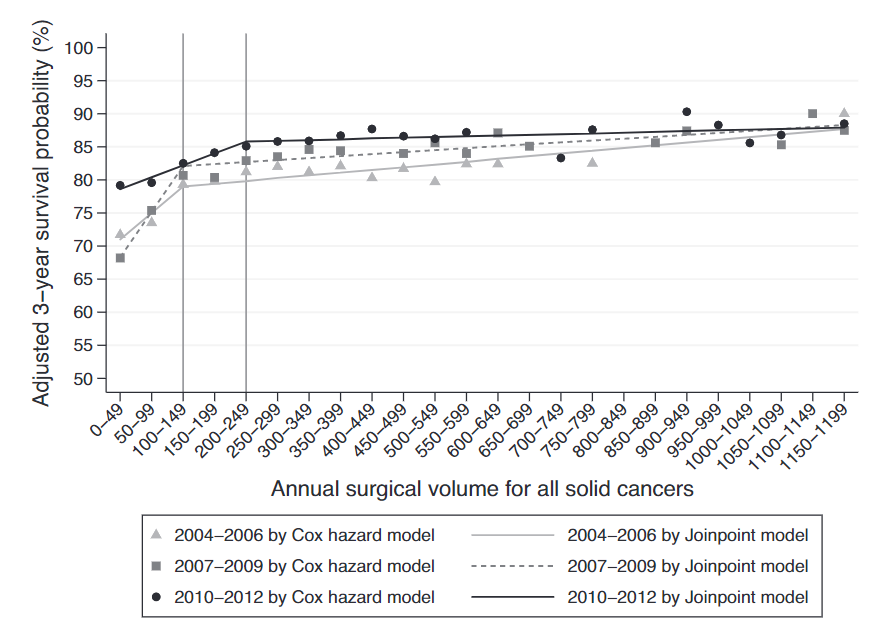
年間250件を境にして、ほぼ直線が並行になっています。このことから年間250件以上の手術を行っている病院では成績はぼぼ一緒となります。がん拠点病院の施設要件が年間400件の手術数なのでこのデータからは十分な数と言えるのでしょう。
肺がん、大腸がん、胃がんでは差が大きく、乳がんなどでは差が出なかったとのことでした。
私はがん治療の集約化には大いに賛成しています。特に希少癌!は抗がん剤治療・放射線治療との組み合わせが重要になるので経験の有無で大きな差が出てきます。また、希少癌の治療開発は集約化されないと進みづらいです。手術可能、ボーダーラインの希少癌は広島県であれば1~2か所の病院に集約すべきと思っています。
では、この論文の疑問点を挙げていきます。
①がん患者の背景がもっと欲しい。
私もいくつかの拠点病院で腫瘍内科医として働きましたが、病院によっては糖尿病、COPD、心疾患など合併している患者さんはお断りするところもありました。それには様々な理由がありますが、手術件数が少ない地元の病院にしか頼ることができなかった、そこで何とかしたいと考えて治療しているケースも実際にはあります。
②周術期の抗がん剤治療のバラツキは?
術後3年間の成績は手術だけでなく、抗がん剤治療も非常に大きな役割を果たします。そこに関しての言及は今回の論文ではみられませんでした。標準治療がされているのかも気になるところです。
③ステージの評価は適切か?
特に食道がん、肺がんではステージII~III期のいずれかで大きく変わってきます。田舎の病院などでは造影CTで手術を決めるところもあれば、PET-CTなど複数の画像を用いて慎重に手術適応を決める病院などもあるでしょう。そこの統一も必要かと思いました。
どの状態の患者さんを拠点病院に積極的に紹介すべきなのかなどを更に掘り下げて知りたいところです。広島県のデータもあれば出してほしいな。
改めてリストの病院見てみると、ほとんどの患者さんはこのリストにある病院で手術しているよねという感想も持ちました。
リストにある病院が全てのがん種に対応しているわけではないですし、ここって拠点だったの?と知った病院もありました。
どの病院で手術するのが良いのか、、、拠点病院のそれぞれに強みがありますので主治医と相談してどこの病院で治療すべきかを決めるほうが良いと思います。場合によっては、手術だけでなく周術期の抗がん剤・放射線治療がどうなのか?腫瘍内科があるのかなども選ぶ際に気を付けないといけないです。
2022.03.09 | がん治療Q&A
コロナ禍で進行がんは増えたのか?

コロナ禍になって受診率が減ったから進行がんが増えた。というのは昨年からたまに耳にすることがありましたが、実際にはどうだったのか知りませんでした。JAMAにアメリカでの大腸がんと乳がんのStage IとStage IVの比率が2019年~2021年でどうなったのかを調べたResearch Letterが掲載されていました。
UC San Diego病院のデータです。施設が1つだけのデータですが、今後色んな施設からのデータが集まってくると思われます。
Stage Iの大腸がん
2019年 19.8%(8人) → 2020年 14.6%(6人)
Stage IVの大腸がん
2019年 6.7%(3人) → 2020年 19.5%(8人)
大腸がんは2019年45人、2020年41人しか登録されていなかったので有意差が出るのは難しいです。差は出ていません。
Stage Iの乳がん
2019年 63.9%(138人) → 2020年 51.3%(116人)
Stage IVの乳がん
2019年 1.9%(4人) → 2020年 6.2%(14人)
こちらも患者数自体が216人、220人とそんなに多いわけではありません。それでも乳がんに関してはStage Iの患者の数が減っています。
乳がんに関しては2019年、2020年、2021年のグラフがあります。
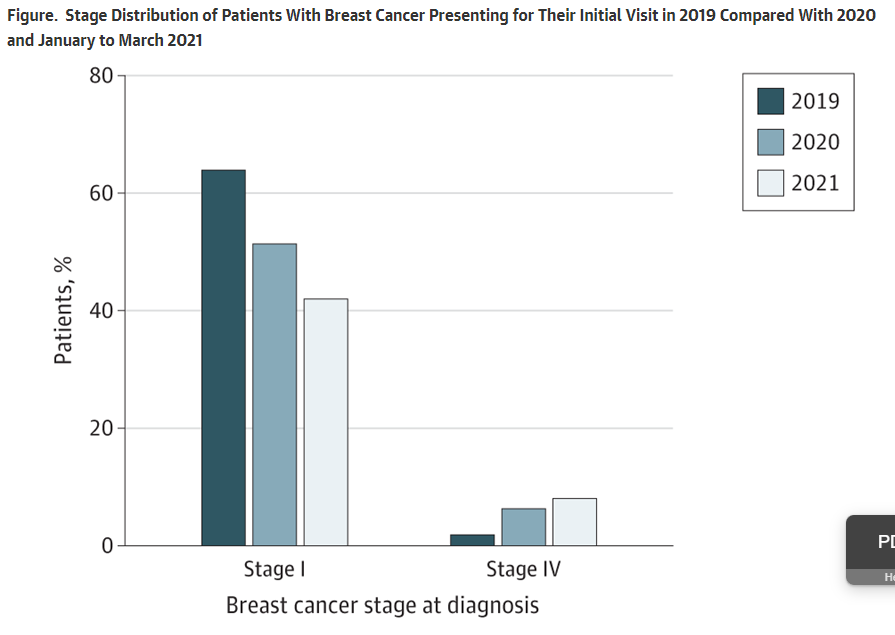
Stage Iが減って、Stage IVが増えてきています。
この論文ではコロナ禍により早期受診者数が減ることによりがんの生存率が悪くなってくる可能性があるのではないかと結論付けています。
ワクチンや経口治療薬など出てきています。自分の地域の感染が落ち着いたらがん検診を受けに行きましょう。
2022.03.07 | がん治療Q&A
がんと診断されたとき
がんと診断された時は、ショックで医師からの説明など頭に入っていきません。国民の2人に1人が、がんになると言われていても”がん=死”というイメージは強いです。初期であれ、転移をしているものであれ変わらないと考えます。
初期で治療できたとしても再発するかもしれないという見えない恐怖と闘っていると患者さんから聞いたことがあります。
家族・友人も動揺します。1日でも早く治療をしたほうが良いのではないか?
治療費はどれくらいかかるのか?
治る治療をするためにはどうしたらよいのか?
これまでの食事などに問題があったのではないのだろうか?
様々な後悔と不安が襲ってきます。
がんと診断された時の注意点と私が患者さんに言っていることを掲載します。
やるべきこと
①再度、時間をおいて説明を求める。
午前中に説明を受けたのであれば、夕方など主治医の都合が良い時間や翌日にも再度説明をしてもらうようにお願いする。
告知後の説明は全然記憶に残らないと思ってください。それが通常だと思っています。外来患者数が多く、5分間診療と言われている日本だと尚更むずかしいと思います。
②がんの状態が手術などで取り切れるものなのか、それとも取り切れないものなのかを確認する。
根治的な治療を行えるのか、そうでないのかで心持ちが大きく変わってきます。
③現在の主治医と気が合いそうかを見極める。なかなか難しいが、がん治療をするのは目の前の主治医です。どんな有名な病院に行ったとしても、そこにいるのは後期研修医・大学病院などからの派遣医師のことがあります。主治医になる医師とのフィーリングが大事です。
セカンドオピニオンを考えるポイント!
ここで主治医が迷ったそぶりを見せる場合には他の施設の意見を聞いてみることが大事
(難しいのは大学派閥があること。広島県内だと広島大学と岡山大学の関連病院がほとんどです。そこには医師の関係があるため、私は広島大学関連病院からセカンドオピニオンを受ける場合には岡山大学関連病院でのセカンドオピニオンを推奨しています。)
希少がん(特に肉腫)に関しては施設の経験値がものを言います。実際に、最初の施設では手術はできないと言われた症例で肉腫を多数扱っているセンター病院にセカンドオピニオンを推奨して手術できた症例もあります。
逆に、大腸癌・乳癌などの患者数が多いがん種に関しては、日本のどこでも受けれる治療はほぼ一緒です。セカンドオピニオンで最初の病院と治療方針が一緒であれば治療を早めに導入できる病院で治療を開始するのを推奨します。
やってはいけないこと
①安易にネットで検索しない。
ネットに出てくる情報は玉石混合です。国立がん研究センターが発信しているような正しい情報もあれば、がんの予後は●か月、、、 がん患者のブロブ、怪しい高額治療まで様々です。冷静さを欠いた状態で検索していると正しい情報、進むべき方向を間違えてしまうことがあります。ネットで検索する前に”病院”の主治医やがん治療に詳しい”かかりつけ医”に相談しましょう。
②がん”治療”クリニックには行かない。クリニックで抗がん剤治療、放射線治療を自費で行っているところには絶対に行ってはいけません。私も診療所の経営をしていますが、がん治療だけで利益を上げるのはクリニックでは非常に難しいです(とれる加算がほとんどないから)。ということは自費や他の収入源がある場合が多く、それはかなり怪しいと考えられます。それに、がん治療には副作用があります。入院できる病院と連携をとれるところでないと治療は難しいです。ほとんどのインチキクリニックはホームページに連携病院で大学病院などを列挙していますが嘘のことが多く、まともな診療所は連携病院をわざわざ記載しません。
③セカンドオピニオンに時間をかけない。がん治療は種類によっては時間が致命傷になります。セカンドオピニオンの予約が1か月後、2か月後となる場合もありますが、そんな時間をかけるのは無駄足になることがあります。
ぱっと思いついたことを記載しました。これは、アップデートしてより良いものにしていこうと思います。何か気になることなどがあれば、問い合わせフォームからご連絡ください。一緒に考えます。


